Bandscheibenvorfall erkennen, behandeln und vorbeugen: Alles, was Du wissen musst
Ein Bandscheibenvorfall – allein das Wort lässt viele zusammenzucken. Doch was genau verbirgt sich dahinter? Und wie entsteht dieses weit verbreitete Leiden? In diesem Artikel erfährst Du alles, was Du zum Bandscheibenvorfall wissen musst. Beispielsweise wie die Bandscheiben arbeiten, warum sie häufig Probleme bereiten und was passiert, wenn sie ihre Funktion verlieren.

Was ist ein Bandscheibenvorfall?
F. C. Heider und C. J. Siepe, Forscher am Wirbelsäulenzentrum der Schön Klinik München Harlaching und an der Paracelsus Medizinischen Privatuniversität Salzburg, veröffentlichten 2024 einen umfassenden Beitrag zum Bandscheibenvorfall. Dieser beleuchtet die Verbreitung, Ursachen und Besonderheiten der Erkrankung und liefert wichtige statistische Erkenntnisse.
Kernfakten aus der Studie
- Jahresprävalenz (Deutschland): 45–65 Prozent der Bevölkerung haben behandlungsbedürftige Beschwerden, fast jeder zweite Hausarztbesuch betrifft Wirbelsäulenprobleme
- 90 Prozent der Bandscheibenvorfälle treten im Bereich der unteren Lendenwirbelsäule (L4/L5 und L5/S1) auf
- Häufigkeit im Laufe des Lebens:
- bei unter 35 Jahren zu 3,5 Prozent
- in der Altersspanne von 45–55 Jahren zu über 20 Prozent
- Altersabhängigkeit: Häufigkeitsgipfel zwischen dem 30. und 50. Lebensjahr
- Kinder und Jugendliche: Seltene Fälle (0,2–3,2 Prozent der operativen Behandlungen)
- Geschlechtsverteilung: Männer sind etwas häufiger betroffen (Verhältnis bis zu 2:1)
- Bedeutung für die Arbeitswelt: circa 50 Prozent aller vorzeitigen Berentungen erfolgt aufgrund von Wirbelsäulenbeschwerden
Anatomische Erklärung: Aufbau der Wirbelsäule und der Bandscheiben
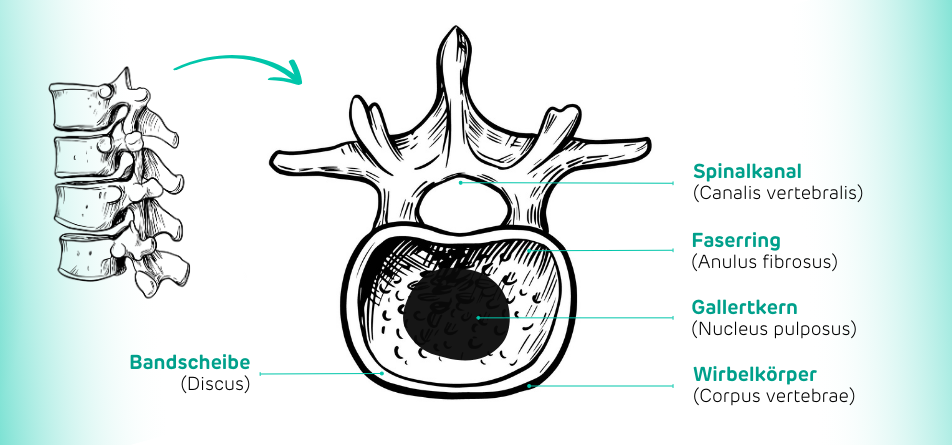
Die Wirbelsäule besteht aus 24 beweglichen Wirbeln, die durch Bandscheiben voneinander getrennt sind. Diese Bandscheiben fungieren als Stoßdämpfer und ermöglichen gleichzeitig die Beweglichkeit der Wirbelsäule. Jede Bandscheibe setzt sich aus zwei Hauptbestandteilen zusammen:
Anulus fibrosus: Der äußere, faserknorpelige Ring aus Kollagen, der Stabilität bietet.
Nucleus pulposus: Der innere, gallertartige Kern, der Druck gleichmäßig verteilt und die Bandscheibe elastisch hält.
Die Bandscheiben sind durch ihre elastischen Eigenschaften in der Lage, Belastungen beim Heben, Bücken oder Drehen abzufedern. Mit zunehmendem Alter verlieren sie jedoch an Wassergehalt und Elastizität, was sie anfälliger für Schäden macht.
Definition: Wie entsteht ein Bandscheibenvorfall?
Ein Bandscheibenvorfall (medizinisch: Diskusprolaps) entsteht, wenn der äußere Faserring (Anulus fibrosus) reißt oder geschwächt ist. Infolge dieses Defekts kann der gallertartige Kern (Nucleus pulposus) austreten und auf umliegendes Gewebe oder Nervenstrukturen drücken. Dieser Vorfall tritt häufig in der Lendenwirbelsäule (LWS) auf, da diese den Großteil des Körpergewichts trägt und besonders hohen mechanischen Belastungen ausgesetzt ist. Seltener betroffen sind die Halswirbelsäule (HWS) und äußerst selten die Brustwirbelsäule (BWS).
Unterschied: Bandscheibenprotrusion vs. Bandscheibenvorfall
Bei einer Bandscheibenprotrusion (Vorwölbung) bleibt der äußere Faserring intakt, jedoch wölbt sich die Bandscheibe aufgrund von Verschleiß oder Überbelastung nach außen. Es entsteht ein Druck auf umliegendes Gewebe, ohne dass Material des Gallertkerns austritt.
Im Gegensatz dazu ist der Faserring bei einem Bandscheibenvorfall durchbrochen, und Teile des „Nucleus pulposus“ treten aus. Dieser Zustand kann Nervenwurzeln oder das Rückenmark reizen oder komprimieren und starke Symptome verursachen, wie Schmerzen, Kribbeln oder Lähmungen.
Während eine Protrusion oft asymptomatisch bleibt und konservativ behandelt werden kann, führt ein Bandscheibenvorfall häufiger zu Beschwerden, die in manchen Fällen auch operative Maßnahmen erfordern können.
Was ist der Unterschied zwischen einem Bandscheibenvorfall und einem Hexenschuss?

Ein Bandscheibenvorfall und ein Hexenschuss sind zwei häufige Ursachen für Rückenschmerzen, die jedoch unterschiedliche Mechanismen und Symptome haben. Während der Hexenschuss meist durch muskuläre Verspannungen oder Blockaden entsteht und lokal begrenzt bleibt, handelt es sich beim Bandscheibenvorfall um eine Schädigung der Bandscheibe, die oft Nervenschmerzen und Missempfindungen verursacht.
Die folgende Tabelle zeigt Dir die wesentlichen Unterschiede im Detail auf:
| Hexenschuss (Lumbago) | Bandscheibenvorfall | |
|---|---|---|
| Ursache | muskuläre Verspannung oder Blockade durch plötzliche Bewegung, Fehlhaltung oder Überlastung | Schädigung der Bandscheibe mit Austritt des Gallertkerns, oft durch Verschleiß oder Überbelastung |
| Schmerzcharakter | stechend, plötzlich, lokal im unteren Rücken | dumpf, stechend oder ziehend, oft mit ausstrahlenden Schmerzen in Beine oder Arme |
| Begleitsymptome | Bewegungseinschränkungen, keine neurologischen Symptome | Missempfindungen (Kribbeln, Taubheit), Muskelschwäche, in schweren Fällen Lähmungen |
| Ausstrahlen der Schmerzen | keine | häufig in Beine (z. B. Ischiasschmerzen) oder Arme |
| Dringlichkeit | meist harmlos, keine Notfallsituation | bei Lähmungen oder Problemen mit Blase/Darm Notfall! |
| Dauer | einige Tage bis wenige Wochen, oft selbstheilend | kann länger anhalten, teils chronisch |
| Risikofaktoren | plötzliche Belastungen, ungünstige Haltungen | Alter, Verschleiß, Übergewicht, falsche Belastung |
| Behandlung | Wärme, Schonung, Schmerzmittel, vorsichtige Bewegung | Physiotherapie, Schmerzmittel, ggf. Operation bei schweren Fällen |
Häufige Ursachen und Risikofaktoren des Bandscheibenvorfalls
Ein Bandscheibenvorfall entsteht oft nicht durch eine einzelne Ursache, sondern ist das Ergebnis eines Zusammenspiels verschiedener Faktoren, die den Zustand der Bandscheiben über die Zeit beeinträchtigen. Die häufigsten Ursachen und Risikofaktoren umfassen:
- altersbedingte Abnutzung,
- Bewegungsmangel und falsche Körperhaltung,
- körperliche Belastungen durch Sport oder Beruf
- sowie genetische Veranlagungen
1. Altersbedingte Abnutzung als Ursache des Bandscheibenvorfalls
Mit zunehmendem Alter kommt es zu einer natürlichen Abnutzung der Bandscheiben, die als degenerative Diskopathie bezeichnet wird. Bereits ab dem 30. Lebensjahr beginnen die Bandscheiben an Wassergehalt zu verlieren, was ihre Flexibilität und Elastizität verringert. Dieser Prozess ist als Degeneration bekannt und führt dazu, dass die Bandscheiben dünner werden, der Faserring schwächer wird und die Fähigkeit zur Stoßdämpfung nachlässt.
2. Bandscheibenvorfall durch Bewegungsmangel und falsche Körperhaltung

Ein weiterer wichtiger Risikofaktor für einen Bandscheibenvorfall ist Bewegungsmangel. Wenn die Muskeln, die die Wirbelsäule stützen, zu schwach oder nicht gut trainiert sind, übernehmen die Bandscheiben eine größere Belastung und sind anfälliger für Schäden. Eine schwache Rückenmuskulatur und ein mangelnder Muskeltonus können zu einer schlechten Wirbelsäulenstabilität führen, was die Wahrscheinlichkeit für einen Bandscheibenvorfall erhöht.
Zusätzlich kann eine falsche Körperhaltung beim Sitzen, Stehen oder Heben die Belastung auf die Bandscheiben erhöhen. Insbesondere langes Sitzen oder das Heben von schweren Gegenständen mit einer schlechten Haltung (z. B. mit gebeugtem Rücken) führt zu einer einseitigen Belastung der Bandscheiben, was deren Verschleiß beschleunigen kann. Eine Studie der gemeinnützigen Gesundheitsorganisation Rheumaliga Schweiz hat zeigt, dass Berufe, die langes Sitzen oder schweres Heben erfordern, mit einer erhöhten Häufigkeit von Rückenproblemen und Bandscheibenvorfällen in Verbindung stehen.
3. Ursache: Körperliche Belastungen durch Sport oder Beruf
Grundsätzlich ist nicht abzustreiten, dass regelmäßige Bewegung wichtig für die Gesundheit der Wirbelsäule ist. Dennoch kann eine übermäßige Belastung durch Sport oder berufliche Tätigkeiten das Risiko für einen Bandscheibenvorfall erhöhen. Besonders gefährdet sind Personen, die intensive, wiederholte oder plötzliche Bewegungen ausführen, wie z. B. in Sportarten wie Gewichtheben, Rugby, Fußball oder Tennis. Diese Aktivitäten können die Bandscheiben überlasten, vor allem wenn sie ohne ausreichende Aufwärmübungen oder mit falscher Technik ausgeführt werden.
Berufliche Tätigkeiten, die körperliche Belastungen wie Heben, Bücken oder langes Stehen beinhalten, können ebenfalls die Wirbelsäule und die Bandscheiben belasten. Die Diplomarbeit von Markus Komatz an der Karl-Franzens-Universität Graz von 2018 zeigte, dass Personen, die regelmäßig körperlich schwere Arbeiten verrichten, ein höheres Risiko für Bandscheibenvorfälle haben, insbesondere, wenn sie eine schlechte Körperhaltung annehmen oder keine regelmäßigen Pausen einlegen.
4. Bandscheibenvorfall durch genetische Veranlagungen
Obwohl Umweltfaktoren und Lebensstil eine große Rolle spielen, kann auch die genetische Veranlagung das Risiko für einen Bandscheibenvorfall beeinflussen. Genetische Faktoren können eine wichtige Rolle bei der Degeneration der Bandscheiben und der Entstehung von Bandscheibenvorfällen spielen. Denn bestimmte Gene können das Risiko erhöhen, an einem Bandscheibenvorfall zu erkranken.
Symptome: Wie Du einen Bandscheibenvorfall erkennst
Ein Bandscheibenvorfall kann eine Vielzahl von Symptomen hervorrufen, die von der betroffenen Region der Wirbelsäule und dem Ausmaß der Nervenirritation abhängen. Häufig treten Beschwerden wie Schmerzen, Taubheitsgefühle und Kribbeln auf, wobei bestimmte Warnsignale einen dringenden Arztbesuch erforderlich machen. Häufige Anzeichen sind:
- Rückenschmerzen: Diese können plötzlich auftreten und sich entlang der betroffenen Nervenbahnen ausbreiten. Der Schmerz ist oft stechend, brennend oder ziehend und verstärkt sich bei Bewegungen wie Husten, Niesen oder Bücken.
- Taubheitsgefühle: Betroffene berichten oft über ein Gefühl von „eingeschlafenen“ Gliedmaßen. Dies soll sich auf Arme oder Beine betreffen, je nach betroffener Wirbelsäulenregion.
- Kribbeln oder „Ameisenlaufen“: Ein unangenehmes Kribbeln kann in den Extremitäten auftreten, was auf eine Beeinträchtigung sensorischer Nerven hindeutet.
- Muskelschwäche und Lähmungserscheinungen: In schweren Fällen kann es zu einem Verlust an Muskelkraft kommen, was das Gehen, Greifen oder Halten erschwert.
Symptome des Bandscheibenvorfalls an der Halswirbelsäule, Brustwirbelsäule oder Lendenwirbelsäule
| Wirbelsäulenregion | Symptome |
|---|---|
| Halswirbelsäule (HWS) | Schmerzen im Nacken, Ausstrahlung: Schultern, Arme, Hände |
| Taubheit oder Kribbeln in den Fingern | |
| eingeschränkte Beweglichkeit des Kopfes | |
| Kopfschmerzen oder Schwindel | |
| Lendenwirbelsäule (LWS) | Schmerzen im unteren Rücken, Ausstrahlung: Gesäß, Oberschenkel, Beine (Ischiasschmerzen) |
| Kribbeln oder Taubheit in Beinen oder Füßen | |
| Schwäche in den Beinen (besonders beim Stehen oder Gehen) | |
| Schwierigkeiten beim Heben des Fußes | |
| Brustwirbelsäule (BWS) – eher selten | Schmerzen entlang des Brustkorbs oder ein „Gürtelgefühl“ um den Brustbereich |
Warnsignale beim Bandscheibenvorfall: Wann solltest Du einen Arzt aufsuchen?
Während viele Bandscheibenvorfälle konservativ behandelt werden können, gibt es ernsthafte Warnzeichen, die eine sofortige medizinische Abklärung erfordern:
- Blasen- oder Darmfunktionsstörungen: Verlust der Kontrolle über Blase oder Darm (z. B. Harnverhalt oder Inkontinenz) kann auf ein gefährliches Cauda-equina-Syndrom hinweisen, bei dem der untere Teil des Rückenmarks stark komprimiert ist.
- Starke, anhaltende Schmerzen: Besonders, wenn diese mit Taubheit oder Muskelschwäche einhergehen.
- Fortschreitende Muskelschwäche: Zunehmender Verlust der Kraft in Armen oder Beinen, z. B. Schwierigkeiten beim Gehen oder Greifen.
- Gefühl von Taubheit im Intimbereich oder Gesäß („Reithosenanästhesie“): Ein weiteres Anzeichen für eine schwerwiegende Kompression der Nerven.
Diagnose: Wie wird ein Bandscheibenvorfall festgestellt?
Die Diagnose eines Bandscheibenvorfalls beginnt mit einem ausführlichen Gespräch, bei dem der Arzt die Beschwerden und deren Verlauf erfragt. Anschließend folgt eine körperliche Untersuchung, bei der Reflexe, Muskelkraft und Beweglichkeit getestet werden. Tests wie der Lasègue-Test können Hinweise auf einen gereizten Nerv liefern.
Für die endgültige Klarheit kommen dann bildgebende Verfahren ins Spiel. Das MRT (Magnetresonanztomographie) ist die erste Wahl, da es gestochen scharfe Bilder von Bandscheiben und Nerven liefert. Man sieht genau, ob und wo ein Vorfall vorliegt. Falls ein MRT aus medizinischen Gründen nicht möglich ist, kann ein CT (Computertomographie) eine sinnvolle Alternative sein. Ein Röntgenbild hingegen zeigt weniger Details und wird vor allem eingesetzt, um andere Ursachen wie Wirbelbrüche oder Fehlstellungen auszuschließen.
Warum all diese Untersuchungen? Eine präzise Diagnose ist der Schlüssel zu einer erfolgreichen Behandlung. Nur wenn genau feststeht, wo das Problem liegt und wie stark es ausgeprägt ist, kann eine passende Therapie geplant werden. Während die meisten Bandscheibenvorfälle mit konservativen Maßnahmen wie Physiotherapie und Schmerzmitteln gut behandelbar sind, erfordern schwere Symptome wie Lähmungen oder Harnprobleme unter Umständen eine rasche Operation. Hier gilt: Je früher der Bandscheibenvorfall erkannt wird, desto besser sind die Chancen auf eine vollständige Genesung.
Behandlungsmöglichkeiten

Die Behandlung eines Bandscheibenvorfalls ist heute so vielseitig wie die Beschwerden selbst. In den meisten Fällen beginnt die Therapie konservativ. Hierbei wird auf Physiotherapie, gezielte Übungen und Schmerzmittel gesetzt, die dabei helfen, die Rückenmuskulatur zu stärken und den Druck auf die Nerven zu reduzieren. Zusätzlich können Wärmebehandlungen oder Massagen zur Entspannung beitragen.
Bei schweren Fällen kommen innovative Ansätze ins Spiel. Minimalinvasive Operationen, wie die Mikrodiskektomie, ermöglichen es, das hervorgetretene Bandscheibenmaterial präzise zu entfernen – oft sogar ambulant. Auch moderne Verfahren wie intradiskale Elektrotherapie (IDET) oder Laserbehandlungen versprechen Hilfe, indem sie die beschädigte Bandscheibe gezielt stabilisieren.
Das Ziel bleibt immer gleich: Schmerzen lindern, Beweglichkeit wiederherstellen und eine Rückkehr in den Alltag ermöglichen.
Prävention: Wie kannst Du einem Bandscheibenvorfall vorbeugen?
Einen Bandscheibenvorfall zu vermeiden, ist leichter, als man denkt – wenn man weiß, worauf es ankommt. Kleine Anpassungen im Alltag können eine große Wirkung haben, denn die Wirbelsäule ist zwar belastbar, aber auch empfindlich gegenüber einseitiger Beanspruchung und Fehlhaltungen.
Am Arbeitsplatz ist Ergonomie entscheidend: Stundenlanges Sitzen in einer schlechten Haltung belastet die Bandscheiben enorm. Ein höhenverstellbarer Schreibtisch, ein Stuhl mit Lendenstütze und die korrekte Bildschirmhöhe sind einfache Maßnahmen, die viel bewirken können. Regelmäßiges Aufstehen, kleine Dehnübungen und Haltungswechsel halten die Bandscheiben zusätzlich fit und fördern ihre Nährstoffversorgung.
Auch Bewegung ist ein Schlüssel zur Vorbeugung. Sportarten wie Schwimmen, Yoga oder Nordic Walking stärken die Rückenmuskulatur und entlasten die Wirbelsäule. Besonders wichtig ist ein gezieltes Training der Rumpfmuskulatur, die als „Stützkorsett“ für die Wirbelsäule fungiert.
Im Alltag sollte man zudem auf rückenschonende Bewegungen achten. Beim Heben schwerer Gegenstände gilt: aus den Knien heraus und den Rücken gerade halten. Nicht zu unterschätzen ist auch der Einfluss von Stress. Dauerhafte Anspannung erhöht die Muskelbelastung und damit den Druck auf die Bandscheiben. Entspannungstechniken wie Meditation oder Atemübungen können helfen, den Rücken zu entlasten und das Wohlbefinden insgesamt zu steigern.
leicht
Bis 100%
10 Wochen
Kräftigung

Leben mit einem Bandscheibenvorfall: Tipps für den Alltag
Ein Bandscheibenvorfall bedeutet nicht das Ende eines aktiven Lebens. Mit folgenden Tipps kannst Du aktiv gegen die Beschwerden vorgehen:
1. Umgang mit Schmerzen
- Wärmebehandlungen (z. B. Wärmflasche oder Kirschkernkissen) zur Muskelentspannung
- Schonung in akuten Schmerzphasen, aber KEIN vollständiges Vermeiden von Bewegung
- sanfte Mobilisationsübungen nach Absprache mit einem Arzt oder Therapeuten
2. Rückkehr in den Beruf
- Arbeitsplatz ergonomisch einrichten (Stuhl mit Lendenstütze, höhenverstellbarer Tisch)
- Belastung schrittweise steigern, statt sofort Vollzeit zu arbeiten
- Rückenkurse oder spezielle Trainingsprogramme für den beruflichen Alltag
3. Psychologische Unterstützung
- Ängste mit Fachleuten wie Psychologen oder Physiotherapeuten besprechen
- Entspannungstechniken wie progressive Muskelentspannung oder Meditation anwenden
- realistische Ziele setzen und kleine Fortschritte feiern

Mit meiner Erfahrung als Physiotherapeutin mit eigener Praxis und Vizepräsidentin des Volleyballvereins Grimma e.V. helfe ich Dir, Schmerzen besser zu verstehen und ihnen wirksam vorzubeugen.
Mehr über StefanieUnsere Muskeln sind dafür verantwortlich, unseren Bewegungsapparat und vor allem die Wirbelsäule von allen Seiten gleichmäßig zu stabilisieren. Sind die auf unsere Wirbelsäule...
Einfache Rückenübungen gibt es viele - aber vor allem die, die Du im Stehen ohne Hilfsmittel ausführen kannst, lassen sich am besten in den Alltag integrieren. Damit Du langfris...
Ein gesunder Rücken ist entscheidend für unser allgemeines Wohlbefinden und unsere Lebensqualität. Rückenschmerzen gehören zu den häufigsten Beschwerden und können uns in un...
